临床模型是运用统计学方法对相关预测指标的信息进行挖掘、提炼和整合,最终构建一个多变量数学模型。
研究者可根据此模型有目的地评价患者当前的状态(诊断)以及未来的生死(预测),从而进行有针对性的临床决策。
临床预测模型包括诊断模型和预后模型,基于公共数据库的挖掘,如SEER数据库,不仅可以更好地做出临床决策,当然也可以为文章增色不少。
1. 根据研究类型的选择合适的模型
临床预测模型既可用于诊断类研究,也可用于预后类研究。
对于诊断类研究,其预测因子与结局均在同一时间节点,适合横断面研究数据;
对于预后类研究,其预测因子与结局有纵向时间逻辑,适合采用队列研究数据拟合预后模型。
诊断模型研究中,需要有“金标准”来单独 诊断疾病,以免出现诊断评估偏倚。
预后模型研究中,预测因子与结局的本质就是纵向关系,且研究者通常希望获得在自然状态下疾病的转归,因此前瞻性队列研究最适于预后模型分析。
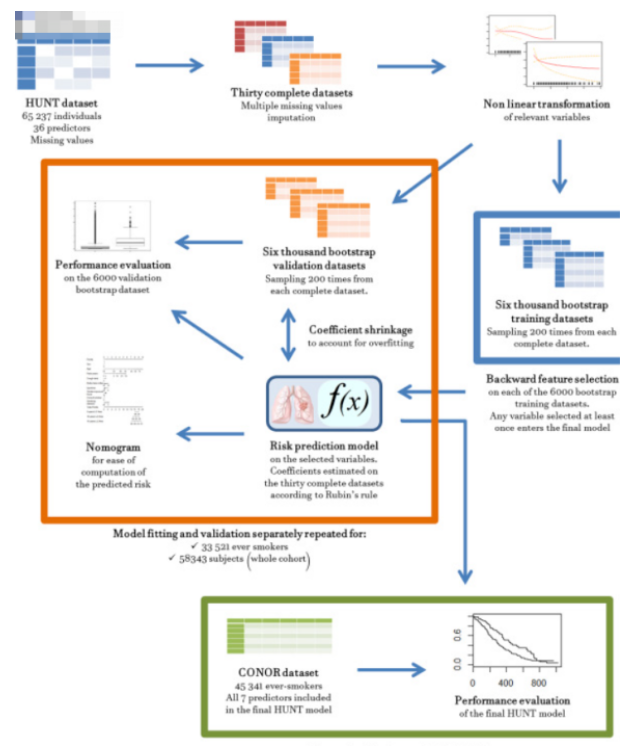
2.模型的建立
有了数据之后,就可以建模了。一般根据 7:3 的原则分配建模人群和验证人群的数量。
建模前,应明确预测因子。
可以选择已知的、已报道的预测因子;
也可以通过统计学方法筛选,如常用方法包括适合二分类变量的Logistic回归模型、适合生存数据的Cox回归模型,以及适合频数资料的泊松回归模型。
3. 临床预测模型的验证
预测模型的效果很有可能因研究的人群、方法不同而发生效能的改变,因此,完整的预测模型研究应包括模型的验证。
验证包括模型内部和外部效能的验证。
内部效能指的是可重复性,利用研究自身的数据通过交叉验证(Cross-validation)、Bootstrap验证等来检验;
外部效能指的是模型的普遍性(Generalizability),需利用其它研究的数据来进行验证。
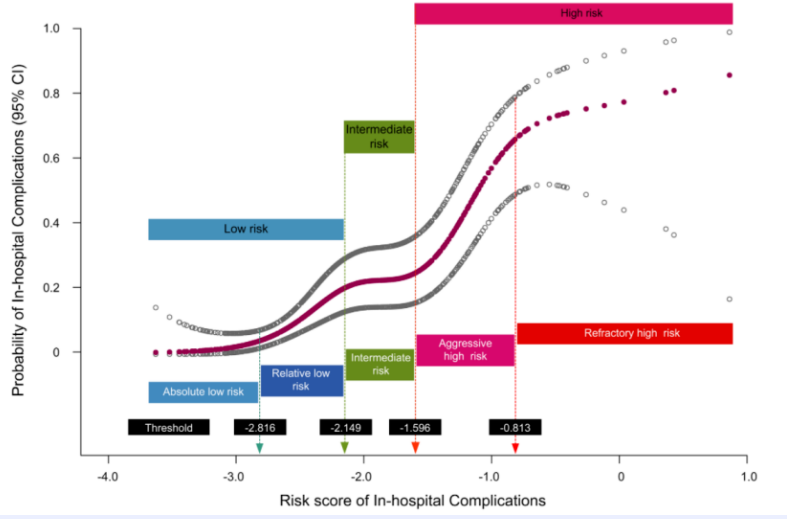
评价模型的好坏主要有三个指标:
区分度、校准度、以及是否通过内外部数据的验证。
1.区分度:
一个具有良好区分度的模型,可将发生事件组与未发生事件组的风险得分尽可能分散开。
最常用的衡量区分度的指标是一致性统计量(Concordance statistics)也被称为C统计量。
但区分度仅取决于风险评分或预测概率的排序,不能体现模型绝对风险概率的预测是否准确。
2.校准度:
校准对是指模型的绝对风险预测值是否准确,即模型预测的事件发生概率与观察到的事件发生概率的一致程度。
常用的方法有Hosmer-Lemeshow 检验和决策曲线分析法(DCA)
参考文献:
[1]王俊峰, 章仲恒,周支瑞,等. 临床预测模型:模型的验证[J]. 中国循证心血管医学杂志, 2019, 11(002):141-144.
[2]谷鸿秋, 周支瑞, 章仲恒,等. 临床预测模型:基本概念、应用场景及研究思路[J]. 中国循证心血管医学杂志, 2018, 10(012):1454-1456,1462.




发表评论 取消回复